¿Qué es la inseminación artificial?
La Inseminación Artificial consiste en la introducción de los espermatozoides en el interior del útero de la mujer en un momento próximo a la ovulación. Los espermatozoides pueden proceder de la pareja o de un donante, pero en ambos casos el semen es preparado y capacitado en el laboratorio de reproducción.
La IA se puede hacer tanto en el ciclo natural de la mujer, como tras un proceso de estimulación ovárica.
Existen varios tipos de Inseminación artificial, pero la Inseminación artificial intrauterina es la más común de las inseminaciones.
Tipos de Inseminación Artificial (IA)
Proceso y etapas para la Inseminación Artificial

Primera visita
Siempre valoraremos la historia clínica completa de los pacientes: edad, tiempo de esterilidad, antecedentes personales y familiares, así como antecedentes ginecológicos / urológicos. Además, se solicitarán otras pruebas orientadas a realizar un estudio básico de esterilidad: valoración del factor ovocitario, seminograma con REM, confirmación de la permeabilidad tubárica, Test de compatibilidad genética y estudio cromosómico (recomendado).
Estimulación ovárica
Con la estimulación de los ovarios favorecemos el desarrollo de uno o varios folículos, en cuyo interior se encuentran los óvulos. La fase de estimulación ovárica para la IA, que dura aproximadamente 10-12 días, se controla mediante ecografías (normalmente 2-3). Una vez obtenido el tamaño deseado, se administra un medicamento llamado HCG para desencadenar la ovulación y programar el momento más adecuado para la inseminación.
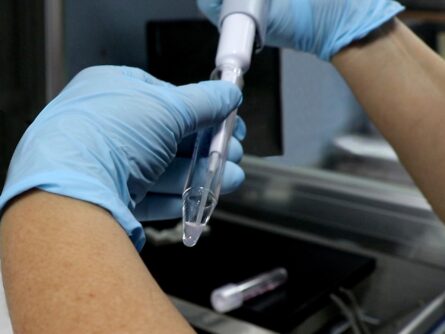
Preparación del semen
Si se trata de una Inseminación Artificial conyugal, el mismo día se recoge la muestra de semen que es preparada en el laboratorio para seleccionar los espermatozoides de mejor calidad. En el caso de la Inseminación artificial con semen de donante, ese mismo día descongelaremos la muestra para fecundarla con tus óvulos.
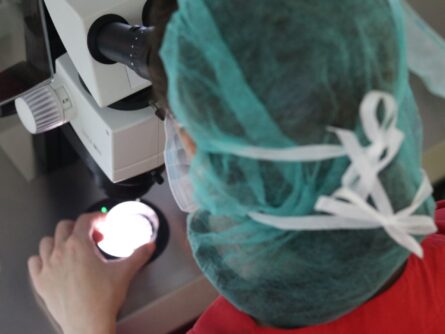
Inseminación artificial
La inseminación se realiza con un catéter fino flexible en consulta. El proceso de inseminación es fácil y no resulta doloroso. No es necesario reposo tras la inseminación, ni inmediato ni a corto o medio plazo. Habitualmente, tras la inseminación artificial indicamos un tratamiento con progesterona para favorecer el embarazo. También aconsejamos tomar ácido fólico a las mujeres tras la IA.
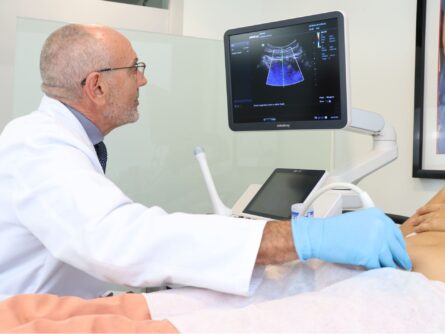
Prueba de embarazo
A los 14 días después de la inseminación, se realiza un análisis en sangre llamado B-HCG (beta) para determinar el embarazo. Nunca suspenda la medicación sin indicación de su ginecólogo independientemente del resultado.
A partir de 15 días después del análisis de B-HCG, se realiza la primera ecografía para ver el tipo de embarazo (sencillo o múltiple) y la presencia de latido cardiaco.
¿Quieres más información sobre la inseminación artificial?
Déjanos tus datos de contacto y una asesora de fertilidad se pondrá en contacto contigo.
Encuentra tu clínica de fertilidad más cercana
Cerca de ti. Conócenos en tu centro Ginemed más cercano o a través de nuestro programa interprovincial e internacional.
Tasas de éxito de Inseminación Artificial
Las tasas de embarazo en un tratamiento de Inseminación Artificial dependen en gran medida de la edad de la mujer, de la calidad del semen y de las causas que han determinado la indicación de dicho tratamiento. En cualquier caso, las tasas de embarazo con IA no superan nunca los resultados que ofrece la naturaleza en relaciones sin protección en una pareja fértil y que suelen oscilar en torno al 20% de embarazos al mes.
Las posibilidades de aborto una vez conseguido el embarazo mediante IA son las mismas que en una gestación sin tratamiento de fertilidad. No hay mayor porcentaje de malformaciones o alteraciones genéticas usando esta técnica de reproducción asistida.
Tasa de gestación por Beta HCG
Primera visita de fertilidad gratuita
Solicita de manera gratuita la primera visita en tu centro más cercano
Preguntas frecuentes sobre IA
- Relaciones sexuales incompletas. Casos de eyaculación precoz, vaginismo, eyaculación retrógrada o impotencia.
- Alteraciones seminales leves. En casos de Oligoastenozoospermia no severa, el límite considerado para hacer una inseminación es un recuento de espermatozoides móviles progresivos (REM) superior a 5 millones y ausencia de alteración en la forma de los espermatozoides (Teratozoospermia).
- Alteraciones en la ovulación. Pacientes con síndrome de ovario poliquístico o amenorreas hipotalámicas.
- Alteraciones uterinas. Ya sean congénitas (malformaciones uterinas) o adquiridas (miomas, pólipos, adherencias intrauterinas, endometritis).
- Esterilidad de origen desconocido. Sólo estaría indicada cuando la duración de la esterilidad es menor de 3 años.
- Necesidad de utilizar un banco de semen. En casos de Azoospermias no tributarias de biopsia testicular o con biopsias negativas, enfermedades genéticas del varón no susceptibles de PGT, mujeres homosexuales o sin pareja.
En la actualidad, no hay ningún estudio científico que demuestre que el reposo tras la inseminación artificial favorezca o aumente las posibilidades de conseguir el embarazo. Por tanto, esta precaución no es necesaria. El ginecólogo la recomendará únicamente en casos en los que exista un problema concreto adicional a la inseminación.
Habitualmente, tras el procedimiento, la paciente espera un tiempo aproximado de una media hora en la habitación, pero solo por comodidad y para que descanse un poco tras la realización de la inseminación.
Una vez en casa, se debe hacer vida normal, evitando realizar esfuerzos físicos violentos o deporte de competición. Se puede ir al trabajo perfectamente y no es necesario solicitar baja laboral alguna. Es recomendable realizar media hora de ejercicio al día (por ejemplo andar) y seguir con el día a día habitual, para que la espera hasta el resultado de la prueba de embarazo genere el menor estrés y ansiedad posible.
Algunas veces, pueden aparecer molestias en el útero durante la realización de la inseminación, que desaparecen rápidamente al terminar el procedimiento, generalmente ocasionados por la introducción de la cánula, aunque esto no es habitual, ya que es muy delgada y flexible, y se inserta de una manera muy cuidadosa a través del cuello del útero.
Algunos efectos secundarios como, por ejemplo, hinchazón de vientre y piernas, o molestias abdominales son extraordinariamente raros. En algunos casos, la mujer puede sentirse cansada o dolorida, pero el reposo nunca se relaciona con un incremento en las posibilidades de embarazo.
A veces, el sangrado se produce por el proceso de implantación del embrión al romper algún pequeño capilar del endometrio. Otras veces, se trata de una pequeña región del endometrio que se desprende, anunciando la próxima regla.
Ante un manchado o sangrado, solo podemos esperar. No indica nada ni tampoco se puede hacer nada, solo esperar un poco más hasta la prueba de embarazo, manteniendo la medicación utilizada hasta ese momento.
Aunque hace años se pensaba que se podía restaurar la anatomía de las trompas con una nueva cirugía, se ha demostrado que no es efectiva y, una vez hecha la ligadura, no recuperan su función, aunque la volvamos a operar.
Ante una paciente con una ligadura de trompas que desea un nuevo embarazo, el tratamiento de elección es una fecundación in vitro.
Por eso, es recomendable tener relaciones completas en torno a la fecundación (después de la inseminación) -a menos que exista una causa que lo contraindique-, ya que aumenta la tasa de embarazo evolutivo.
Si tienes menos de 38 años y tu reserva ovárica es buena, la Inseminación Artificial sería una posibilidad.
En algunos casos se realiza una estimulación ovárica suave, que suele durar entre 8 y 12 días. Durante este periodo, se llevan a cabo controles ecográficos para evaluar el desarrollo de los folículos. Cuando se alcanza el momento óptimo de ovulación, se programa la inseminación artificial.
Tras el procedimiento, deben transcurrir aproximadamente 12-14 días para poder realizar la prueba de embarazo. En conjunto, la duración del tratamiento de inseminación artificial es de unas dos semanas (sin contar la betaespera, en caso contrario sería de unas 3-4 semanas).
En algunos casos, aunque poco frecuentes, pueden presentarse: respuesta ovárica excesiva a la estimulación, riesgo de embarazo múltiple si se desarrollan varios folículos, cancelación del ciclo si la respuesta ovárica no es adecuada.
Dado que es un tratamiento acumulativo, se recomienda realizar unos 3–4 ciclos (aunque valorable según cada paciente). Por ello, no lograr el embarazo en el primer intento no implica que el tratamiento no vaya a ser efectivo.
El tratamiento incluye: seguimiento del ciclo natural o con estimulación ovárica mediante controles ecográficos, preparación de la muestra seminal (capacitación espermática) e introducción del semen mediante un catéter fino.
Es un procedimiento sencillo y rápido, se realiza en consulta y no requiere de anestesia.
Puede ocasionar una ligera molestia similar a una exploración ginecológica (colocación del espéculo, introducción del catéter a través del canal cervical), pero no requiere anestesia ni ingreso hospitalario.
En la inseminación artificial, la fecundación ocurre dentro del cuerpo de la mujer. En cambio, en la fecundación in vitro, la fecundación se realiza en laboratorio, transfiriéndose posteriormente el embrión al útero.
La FIV es una técnica más compleja y con mayores tasas de éxito, a priori, que la IA. Puedes consultar más información sobre este procedimiento en nuestro tratamiento de fecundación in vitro.
Se suele recomendar valorar el paso a FIV antes si existe:
- Edad materna ≥ 38 años
- Baja reserva ovárica
- Alteraciones en la calidad del semen
- Endometriosis moderada o severa
- Esterilidad de larga evolución
- Fallos previos de inseminación artificial
Es importante tener en cuenta que la FIV ofrece mayores tasas de éxito, por lo que en determinados casos puede ser la opción más adecuada desde el inicio.
Cada caso es diferente, por lo que la indicación del tratamiento debe basarse siempre en una valoración médica personalizada.